Quirónsalud
Blog del equipo del Dr. Meneu, Jefe de Servicio de Cirugía General y del Aparato Digestivo del CH Ruber Juan Bravo
- 202630mar
Inmunoterapia celular en el tratamiento de tumores sólidos de origen digestivo

Inmunoterapia y tumores malignos sólidos
La inmunoterapia, cuyo objetivo es estimular el sistema inmunológico para erradicar el cáncer, ha revolucionado el tratamiento de los tumores malignos, y constituye el cuarto pilar de la terapia contra el cáncer junto con la cirugía, la radiación y la quimioterapia.
Entre las opciones de inmunoterapia, destacan fármacos, denominados inhibidores de puntos de control inmunológico (ICI) y la denominada terapia celular adoptiva (ACT), cuya base es el uso de células como agente terapéutico.
¿En qué consiste la inmunoterapia celular?
A diferencia de los fármacos (de molécula pequeña) o los anticuerpos, las células (inmunoterapia celular,) tienen el potencial de detectar enfermedades y responder dinámicamente ante ellas, lo que necesariamente implica la transferencia de células inmunitarias al paciente afecto de una enfermedad maligna. Esta opción ha crecido rápidamente en el ámbito de investigación clínica y ha logrado un éxito significativo en neoplasias hematológicas, aunque su uso en tumores sólidos aún se encuentra en sus primeras etapas.
¿Qué tipos de terapia celular inmunológica tenemos en la actualidad?
Existen tres modalidades principales de inmunoterapia con células T autólogas:
a) Terapia con linfocitos infiltrantes de tumores (TIL).
La terapia TIL, que implica expandir una población heterogénea de células T endógenas con un conjunto de TCR nativos de un tumor extraído, ha sido aprobada por la FDA para el tratamiento del melanoma avanzado (comunicado de prensa de la FDA del 16/02/2024). Esta estrategia es particularmente prometedora para los "tumores calientes", caracterizados por un microambiente tumoral (TME) enriquecido con TIL, lo que indica una respuesta inmune preexistente.
b) Terapia con células T con receptores de células T genéticamente modificadas (TCR-T).
La terapia con células TCR-T implica la expansión de células T con TCR codificados genéticamente dirigidos a objetivos antigénicos específicos.
c) Terapia con células CAR-T.
Implica la expansión de células T genéticamente modificadas, equipadas con receptores sintéticos (CAR) que reconocen antígenos específicos en las células cancerosas.
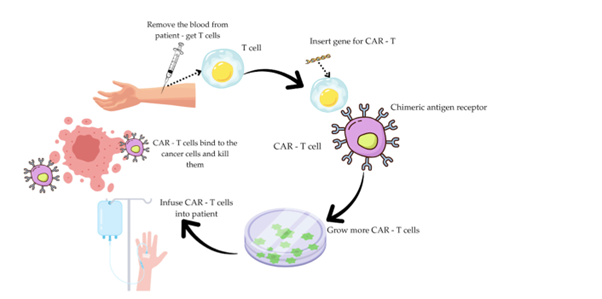
Problemas de eficacia relacionados con la terapia celular CAR-T en tumores sólidos del aparato digestivo.
Los problemas más relevantes, que impactan en la eficacia del tratamiento cuando se aplican terapias celulares antes descritas, son:
1) Dificultad para encontrar un buen antígeno. En tumores sólidos, es complicado identificar un marcador que esté presente en todas las células tumorales y no esté en células sanas. Esto aumenta el riesgo de toxicidad "on-target/off-tumor" (las CAR-T atacan tejidos normales).
2) Microambiente tumoral inmunosupresor (TIME). Los tumores sólidos crean un entorno hostil que inhibe al sistema inmune del paciente y reduce la actividad de las CART. Para ello, secretan citoquinas inmunosupresoras (ej: TGF-β), promueven la presencia de células reguladoras (Tregs, MDSCs) y finalmente potencian la hipoxia y falta de nutrientes locales.
3) Problemas de infiltración. A diferencia de los tumores hematológicos en la sangre, los tumores sólidos, tienen barreras físicas: destaca la matriz extracelular densa y la vascularización anormal. Sumado implica dificultades para penetrar y alcanzar las células tumorales, que son el objetivo de la inmunoterapia celular adoptiva
4) Heterogeneidad tumoral. Las células, dentro de un mismo tumor, pueden ser diferentes y algunas no expresan el antígeno objetivo, lo que permite que el tumor escape al tratamiento.
5) Agotamiento de las células T. Las CAR-T pueden perder funcionalidad con el tiempo debido a la estimulación crónica o a la presencia de señales inhibitorias (PD-1, CTLA-4).
Toxicidad y efectos adversos de la terapia CAR-T
Invariablemente, existen, y aunque son más comunes en los tumores hematológicos el síndrome de liberación de citoquinas (CRS) y neurotoxicidad (CANS) están presentes en los tumores sólidos.
Terapia con células CAR-T en los tumores sólidos del aparato digestivo: ¿en qué punto estamos?
En los últimos años se ha dedicado mucha atención a mejorar la terapia con células CAR-T en tumores sólidos.
Según los datos de ClinicalTrials.gov, hay activos un total de 405 ensayos clínicos con células CAR-T dirigidos a tumores sólidos, en diferentes estados (29 completados, 30 activos/no reclutados, 179 reclutando o inscribiendo activamente por invitación, 90 con estado desconocido, 39 suspendidos terminados retirados y 38 aún sin reclutar).
Este creciente número de ensayos clínicos (fase inicial todos) confirma la viabilidad y seguridad de este enfoque terapéutico. Aunque las respuestas duraderas, siguen siendo infrecuentes, el rápido ritmo de la innovación en la ingeniería celular, las tecnologías de fabricación y el diseño de pruebas proporciona una sólida justificación para el desarrollo continuo. Es importante destacar que muchos estudios se centran en el uso de la terapia CAR-T en el cáncer de páncreas y los tumores digestivos.
Esto es particularmente importante, ya que estas neoplasias asocian una de las tasas de mortalidad más elevadas y además, con mayor frecuencia, debutan en unas etapas avanzadas. Esto plantea un desafío particular para los médicos tratantes (oncólogos quirúrgicos, oncólogos médicos y oncólogos radioterapeutas) y por supuesto, para los pacientes.
Por tanto, demostrar la eficacia de la terapia CAR-T en los tumores del aparato digestivo (esófago, estómago, páncreas) podría revolucionar el tratamiento y mejorar su pronóstico. En un reciente metaanálisis, enfocado en la terapia CAR-T para tumores sólidos, se demostró una tasa de respuesta funcional del 9%, similar por tanto a la obtenida con los inhibidores de puntos de control (ICI), que generalmente no superan el 5-10%, pero inferior a la obtenida con los conjugados de fármacos inhibidores (ADC), como el trastuzumab-deruxtecan (en el cáncer HER2 positivo), que se eleva al 40%
Además, se observó una respuesta variable en función de la estirpe tumoral: del 11 % (IC del 95 %: 1 %-32 %, I2 = 56 %) en el cáncer hepatobiliar y de páncreas, del 12 % (IC del 95 %: 3 %-27 %, I2 = 57 %) en el tumor neurológico y del 12 % (IC del 95 %: 5 %-21 %, I2 = 46 %) en otros tumores.
Administración locoregional de terapia CAR-T
Un creciente conjunto de trabajos se ha centrado en el uso de la administración local y/o regional de células CAR-T como medio para superar el tráfico deficiente de células T y la penetración ineficiente de las células T en los tumores, jugando potencialmente en este sentido, un papel relevante los cirujanos como vía de administración de la terapia celular, al no ser solo la vía hematológica la forma de transferencia de las CAR-T.
De hecho, la mayoría de los ensayos que incorporan la administración locorregional de células CAR-T, se han dirigido a tumores del sistema nervioso central, reutilizando un reservorio Ommaya/Rickham para la administración repetida de células directamente a la cavidad tumoral o a los ventrículos. La infusión a través de la arteria hepática es otra técnica utilizada para la administración locorregional en tumores hepáticos.
En teoría, la administración locorregional permite que un mayor número de células CAR-T alcancen el tumor al tiempo que reduce el riesgo de toxicidad sistémica relacionada con el sistema inmunológico.
Hasta la fecha, los estudios han sido casi exclusivamente de fase I y ellos indican que la administración locorregional de células CAR-T es segura y factible.
Terapia CART combinada
A diferencia de otras modalidades terapéuticas, las terapias basadas en células se pueden diseñar más allá de la incorporación de la construcción CAR para mitigar el TIME. Los estudios preclínicos muestran que el bloqueo del VEGF, normaliza los vasos tumorales y mejora la infiltración de células T para optimizar la terapia CAR-T para tumores sólidos. Existen simulaciones que predicen que la normalización vascular, puede hacer que el TIME sea menos inmunosupresor y lograr disminuir diez veces las dosis de CAR-T.
Blindaje defensivo de CAR-T en cáncer gástrico pancreático y esofágico.
Algunos ejemplos para aumentar la eficacia son los llamados enfoques de "blindaje", que permiten a las células CAR-T evadir o alterar el TIME o superar el escape del antígeno tumoral mediante la secreción de citocinas, la expresión de receptores de citocinas en la superficie celular CAR-T o la manipulación de la señalización de las células T a través de receptores de conmutación. Otra estrategia de protección ampliamente explorada es la inclusión de un receptor II de TGFβ dominante negativo (dnTGFβRII). Este receptor diseñado mantiene la unión y dimerización del TGFβ, pero suprime la señalización inhibidora posterior, lo que mejora la capacidad proliferativa de CAR-T y la secreción de citoquinas incluso en presencia de niveles inhibidores de TGFβ.
En esta linea se ha desarrollado una CART cell denominada AZD6422 (CAR-T autólogo, dirigida a la proteina CLDN18.2) que se encuentra actualmente en desarrollo clínico (identificador de ClinicalTrials.gov: NCT05981235) incorpora un blindaje defensivo dnTGFβRII y un proceso de fabricación optimizado y acortado. Esta estrategia ha demostrado actividad antitumoral significativa y tolerabilidad en múltiples modelos de xenoinjerto tumoral derivados de pacientes con varios niveles de CLDN18.2 y TGF-β, según lo determinado por inmunohistoquimica.
Líneas de Investigación a desarrollar en CIMO
Siguiendo la publicación de Peking University Cancer Hospital and Institute en Beijing, la Cátedra de Investigación Médica Oncocir (CIMO), en colaboración con el Hospital Universitario Ruber Juan Bravo -Grupo Quirónsalud- y la Universidad Europea de Madrid, está desarrollando en estos momentos, un proyecto de investigación clínica, incluyendo pacientes adultos con cánceres avanzados del sistema digestivo, cuyos tejidos tumorales expresaban CLDN18.2 según lo confirmado por inmunohistoquímica (IHC), con puntuaciones de estado funcional del Eastern Cooperative Oncology Group (ECOG) de 0 o 1.
Para ello, se pretende utilizar CT041 (contiene células T autólogas genéticamente modificadas que expresan el CAR dirigido a CLDN18.2) a dosis de 2.5×10(8) células, transferido a nivel del tumor, local o locorregionalmente, evaluar respuesta y seguridad.
Conclusiones
La inmunoterapia celular adoptiva, incluida las CAR-T, para tumores sólidos, se encuentra en fase experimental inicial (fase I).
Los obstáculos a los que se enfrenta la eficacia y seguridad en esta terapia están tratando de resolverse en más de 400 ensayos clínicos.
La infusión locorregional de CAR T, vía intra-arterial o local intratumoral, parece una vía factible y prometedora en tumores digestivos sólidos.
La combinación de fármacos y el blindaje de las CART, también podrían subsanar problemas relacionados con la toxicidad y la eficacia de las CAR-T en tumores sólidos.
0 comentarios - 202616ene
La digitalización de la atención sanitaria en cirugía
DR. JUAN CARLOS MENEU DÍAZ
La inapelable digitalización de la atención sanitaria en cirugía no es robotizar ni deshumanizar, es impulsar la asistencia sanitaria del futuro.

¿Qué es la transformación digital del sector de la salud?
El sector de la salud vive relacionado con la tecnología: en la mejora de prácticas y procedimientos médicos, en la gestión técnica y administrativa del sector. A este hecho nos referimos como transformación digital (TD) del sector de la salud.
¿A quién beneficia la transformación digital?
A todos, ya que está al servicio de las personas, fortaleciendo la relación profesional-paciente y promoviendo la salud, la prevención y la asistencia sanitaria y por ende, quirúrgica.
¿Quién y cómo puede acceder a ella? ¿Qué son los determinantes digitales de salud?
Uno de los principios de la transformación digital en la salud es el acceso universal a este servicio. Los llamados determinantes digitales en salud (DDS), pueden producir diferencias en la salud de las personas y de las comunidades. Por lo tanto, se deberían incluir la alfabetización digital y la brecha digital como ejes adicionales de desigualdad, junto con la clase social, el género, la edad, la etnia y el territorio. En esta línea trabaja la comisión creada por The Lancet y el Financial Times, estableciendo recomendaciones para la integración de las tecnologías digitales en la sanidad y ayudando a medir y a determinar el efecto de la desigualdad digital en los resultados sanitarios.
La salud digital debe ser justa, ofreciendo las mismas herramientas a toda la sociedad para mantenerse informada y gestionar de forma autónoma las citas u otras pruebas pertinentes a través de las aplicaciones destinadas a este fin.
Deben por tanto desarrollarse iniciativas de alfabetización digital para que aquellas personas que no estén familiarizadas con las nuevas tecnologías puedan entenderlas y utilizarlas en el ámbito sanitario. Pero también para los profesionales sanitarios, a menudo resistentes al cambio inapelable.
La transformación digital como valor añadido
Los sistemas de salud en el mundo se enfrentan a una considerable presión para incrementar el valor añadido en la prestación de servicios de salud y mejorar la atención que reciben los ciudadanos. Si tenemos en cuenta la cronicidad, el envejecimiento de la población, el cambio de rol de los pacientes en la gestión de su salud, el acceso a las redes sociales y la tecnología móvil, estos factores obligan más que nunca a un renovado impulso en la transformación digital. Es por tanto necesario un liderazgo en la transformación digital de las organizaciones de salud para lograr mejores y más eficientes servicios.
¿En qué me beneficia la transformación digital?
La transformación digital sanitaria mejora procesos como la atención médica, la gestión clinica y la tramitación de datos sobre enfermedades, facilitando la creación de bases de datos completas y complejas, sobre las que tomar decisiones clínicas
La importancia de su implementación y adaptación progresiva ayuda a:
- Mejorar de procesos. La mejora de la eficiencia operativa es el primer beneficio de la incorporación de la tecnología en la salud. Y es que se optimizan procesos tanto clínicos como administrativos, reduciendo la carga de trabajo y automatizando tareas. De esta forma se obtiene una atención mucho más rápida, ágil y efectiva, además de una mejora en la distribución de recursos.
- Mejora de los accesos y atención médica. Con las aplicaciones los usuarios y pacientes pueden tener a su alcance su historial clínico y las diferentes vías de comunicación con el sistema sanitario.
- Mejorar la toma de decisiones clínicas. El análisis de datos y el empleo de softwares facilita el acceso a grandes volúmenes de datos de una forma clara y sencilla, con la que es mucho más fácil identificar patrones en enfermedades y así ayudar a una detección rápida y eficaz.
- Permite detectar patrones patológicos y epidemiológicos, implementando a su vez protocolos de tratamientos.
¿Existe resistencia al cambio?
La resistencia al cambio es una actitud natural en los seres humanos, que suele manifestarse en diferentes situaciones de la vida cotidiana, y el ámbito de la transformación digital en salud no es la excepción. Todo cambio que se introduzca en un sistema organizado acabará provocando cierta resistencia al mismo. Es un hecho casi inevitable, pues la alteración en las dinámicas establecidas, modifican rutinas diarias y obligan "a tener que aprender de nuevo". A salir de la zona de confort
La resistencia al cambio no es simplemente una negativa directa o una actitud de rechazo. A menudo es más sutil: desinterés o apatía, falta de capacitación, miedo a lo desconocido o a perder el empleo, desconfianza en la tecnología, creencias arraigadas en métodos tradicionales. Estos factores se presentan a todos los niveles: desde el paciente que desea "lo de siempre", al médico que prefiere el sistema tradicional analógico, y hasta el directivo institucional que posterga la inversión en digitalización por miedo a los costes o por la complejidad de la estrategia de transformación y el coste personal que ello puede conllevar.
¿Cómo reducirla?
Para eliminar la resistencia al cambio y anular los desafíos de la transformación digital, los expertos señalan que es precisa una estrategia sólida de digitalización, que permita captar adeptos al cambio y aportar las herramientas necesarias a los promotores del cambio.
Una estrategia mal diseñada, débil, que genere rechazo, puede generar a su vez, "resistencia a la estrategia", confundida a veces con "resistencia al cambio", siendo dos conceptos diferentes.
Los profesionales de la salud, los pacientes, los directivos y los expertos en herramientas digitales, deben comunicarse y brindar orientación e información de forma continua, siempre necesarias para la integración adecuada de las nuevas tecnologías en la atención médica.
Los seminarios web, reuniones, foros, boletines, etc. difunden ideas, metas y objetivos principales. Educan al personal sanitario y a los ciudadanos explicitando los beneficios de la integración de nuevas tecnologías.
El futuro de la Transformación Digital
El avance de la transformación digital Medicina es fundamental para el logro de los objetivos particulares en nuestros pacientes, pero también a nivel poblacional, asegurando la cobertura universal en salud y el abordaje de las inequidades.
Las principales acciones de la TD comprenden, en nuestra opinión, la historia clínica electrónica, la telemedicina, la legislación en salud digital, la alfabetización digital, los portales del paciente, las tecnologías de códigos abiertos, y la gobernanza de datos. En este sentido, la implementación de estas acciones ha demostrado resultados en los ámbitos donde se han aplicado. Para profundizar en este tema, consideramos que la realización de investigaciones nuevas que busquen sintetizar la evidencia sobre el efecto de la TD en los indicadores de salud serán fundamentales para la toma de decisiones.
- 202528nov
Mastectomía endoscópica
Dra. Arancha Moreno Elola-Elaso
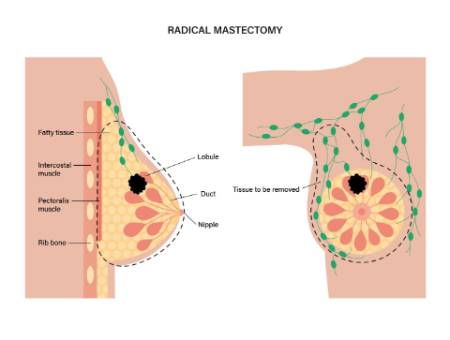
¿Qué es la mastectomía endoscópica?
Cada vez son más las pacientes que nos preguntan por la técnica endoscópica de mastectomía.
La mastectomía endoscópica que conserva el pezón se ha desarrollado para mejorar los resultados estéticos de la mastectomía convencional -que también conserva el pezón-.
La mastectomía endoscópica, también conocida como cirugía endoscópica de mama, es un procedimiento quirúrgico que utiliza técnicas mínimamente invasivas para extirpar el tejido mamario afectado por cáncer. A diferencia de la mastectomía tradicional, que implica incisiones más grandes, esta técnica requiere solo una incisión de aproximadamente 3 a 3,5 centímetros, generalmente en la axila, para introducir un dispositivo que permite inflar la mama con gas CO2 y crear un espacio de trabajo.
¿Por qué es una alternativa a la mastectomía convencional?
Recientemente se ha publicado un estudio sobre la calidad de vida y resultados oncológicos de la mastectomía endoscópica que conserva el pezón frente a la mastectomía convencional -que también conserva el pezón- incluyendo casos hasta agosto de 2023. Se evaluaron los resultados quirúrgicos (tiempo operatorio, duración de la estancia hospitalaria, pérdida de sangre, necrosis, complicaciones generales), los resultados de calidad de vida (estética, dolor, sensibilidad del complejo areola-pezón) y los resultados oncológicos (positividad de márgenes, recurrencia, metástasis y tasa de mortalidad especifica por cáncer de mama).
¿Cuáles son los resultados esperables?
Los estudios publicados no mostraron diferencias en los resultados oncológicos (seguimiento medio de hasta 52 meses), complicaciones generales comparables (OR = 0,49; P= 0,100) y necrosis (OR = 0,45; P = 0,150), y mejor satisfacción estética (OR = 1,88; P = 0,020). Al comparar solo la mastectomía con preservación del pezón endoscópica de incisión única con la mastectomía con preservación del pezón convencional, se redujo significativamente la necrosis postoperatoria (OR = 0,19; P = 0,008). El metaanálisis proporcional produjo tasas de resultados oncológicos y quirúrgicos comparables o inferiores a las tasas de la mastectomía con preservación del pezón convencional. Sin embargo, el tiempo quirúrgico fue mayor (diferencia media ponderada = 43,08 min) y una mayor duración de la estancia hospitalaria (diferencia media ponderada = 0,72 días; P = 0,0007).
¿Cuál es el futuro?
La mastectomía endoscópica conservadora del pezón no afecta los resultados oncológicos en un seguimiento medio de hasta 52 meses en comparación con la mastectomía conservadora del pezón convencional y proporciona una mejor satisfacción estética, con un riesgo reducido de necrosis tras la mastectomía endoscópica conservadora del pezón con incisión única. Por lo tanto, la mastectomía endoscópica conservadora del pezón podría convertirse en una opción viable de cirugía mamaria.
- 202517jun
Diagnosticar y tratar un cáncer en el esófago. ¿Cómo prevenirlo?
Dr. Juan Carlos Meneu Díaz
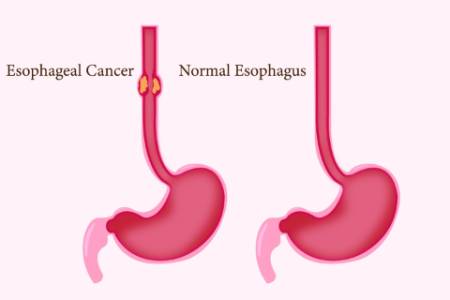
Un cáncer en el esófago: ¿qué significa?
El cáncer de esófago se forma en el interior del esófago, un tubo muscular hueco de unos 25 cm de longitud que transporta la comida y la bebida desde la boca hasta el estómago.
El cáncer puede desarrollarse cuando las células del revestimiento del esófago empiezan a crecer y dividirse de forma anormal, formando un tumor. Los tumores suelen empezar en la capa más interna del esófago. Con el tiempo pueden metastatizar (extenderse) a los ganglios linfáticos y otros órganos.
El cáncer de esófago se considera poco frecuente, en comparación con los cánceres de mama, pulmón o próstata. A pesar de ello, el número de personas con uno de los principales tipos de cáncer de esófago, denominado adenocarcinoma, ha aumentado drásticamente en las últimas décadas. En comparación con 2020, se prevé que el número de casos nuevos a nivel mundial aumente un 31,4% para 2030 y un 63,5% para 2040.
¿Cuáles son los síntomas del cáncer de esófago?
La dificultad para tragar es el primer síntoma que pueden notar las personas. Otros síntomas son:
- Dolor en la garganta o la espalda, detrás del esternón o entre los omóplatos.
- Vómitos o tos con sangre.
- Ardor de estómago.
- Ronquera o tos crónica.
- Pérdida de peso involuntaria.
¿Con qué rapidez progresa (empeora) el cáncer de esófago?
El cáncer de esófago suele crecer muy rápidamente. El esófago es muy flexible y se expande alrededor del tumor a medida que éste crece. Por eso la gente no suele tener síntomas hasta que el cáncer se ha extendido.
¿Cuál es la causa principal del cáncer de esófago?
Los factores de riesgo más importantes del cáncer escamoso esofágico son el tabaquismo y el consumo de alcohol. Para el adenocarcinoma de esófago, los factores de riesgo son la obesidad, el esófago de Barrett, la enfermedad por reflujo gastroesofágico (ERGE) y la ingesta elevada de grasas en la dieta.
Consumo de tabaco: esto incluye fumar y consumir tabaco sin humo.
Consumo de alcohol: el consumo crónico o excesivo de alcohol aumenta el riesgo de cáncer de esófago.
Obesidad: el sobrepeso o la obesidad pueden causar inflamación en el esófago que podría convertirse en cáncer.
Esófago de Barrett y reflujo ácido crónico: el esófago de Barrett es un cambio en las células del extremo inferior del esófago que se produce por el reflujo ácido crónico no tratado. Incluso sin esófago de Barrett, las personas con acidez estomacal prolongada tienen un mayor riesgo de cáncer de esófago.
Antecedentes de cáncer: las personas
Los expertos en cáncer de esófago del Servicio de Cirugía General y Digestivo del Hospital Ruber Juan Bravo utilizan varios métodos para confirmar su diagnóstico y determinar el estadio de la enfermedad. Entre ellos se incluyen la exploración física y pruebas de imagen como la tomografía computarizada, la tomografía por emisión de positrones y la endoscopia.
Su tratamiento dependerá del estadio de su cáncer. Puede someterse a cirugía, quimioterapia, radioterapia o alguna combinación de éstas. Hoy en día también se dispone de terapia endoscópica para las afecciones precancerosas y el cáncer en estadios muy iniciales. Sus opciones de tratamiento variarán en función de lo localizada o avanzada que esté su enfermedad.
Para los pacientes que no han desarrollado cáncer, pero tienen un mayor riesgo de padecer cáncer de esófago debido a una afección denominada esófago de Barrett, ofrecemos un programa de cribado en el que será controlado por nuestro equipo de expertos de distintas especialidades.
¿Cuáles son las opciones de tratamiento?
El tratamiento del cáncer de esófago depende del estadio y el grado del cáncer. Las opciones de tratamiento incluyen:
- Cirugía: una esofaguectomía es el tratamiento más común para el cáncer de esófago en etapa precoz. Implica extirpar parte o la mayor parte del esófago y el tejido circundante. Los cirujanos crean un nuevo esófago subiendo parte del estómago hacia el torax y el cuello.
- Radioterapia: la radiación mata o daña las células cancerosas al apuntar un haz de radiación al tumor. Los oncólogos radioteraputas pueden usar radiación como terapia adyuvante antes o después de la cirugía.
- Quimioterapia: la quimioterapia mata las células cancerosas o impide que crezcan.
- Disección submucosa endoscópica (ESD): los endoscopistas pueden usar ESD para tratar el cáncer de esófago en etapa muy temprana.
- Resección endoscópica de la mucosa (REM): los endoscopistas utilizan este procedimiento para extirpar tumores en el revestimiento mucoso del esófago.
- Terapia con láser endoscópico: este tratamiento alivia los síntomas cuando los tumores pueden bloquear el esófago y dificultarle la deglución.
- Terapia fotodinámica (PDT): la terapia fotodinámica destruye los tumores con medicamentos llamados fotosensibilizadores. La luz activa estos medicamentos y crea una reacción química que mata el cáncer.
- Terapia dirigida: algunas células cancerosas de esófago transportan una cantidad inusualmente alta de proteína HER2. Esta proteína ayuda a que las células cancerosas crezcan. En la terapia dirigida, los médicos tratan el cáncer de esófago con medicamentos dirigidos a las proteínas HER2.
- Inmunoterapia: este tratamiento implica inhibidores de puntos de control inmunológico. Estos medicamentos ayudan a restaurar la respuesta de su sistema inmunológico a las células cancerosas de esófago.
¿Qué puedo esperar si tengo cáncer de esófago?
Eso depende de factores como su salud general y de la precocidad en el diagnóstico
La Sociedad Estadounidense del Cáncer se basa en información de la base de datos de Vigilancia, Epidemiología y Resultados Finales (SEER), mantenida por el Instituto Nacional del Cáncer (NCI), para proporcionar estadísticas de supervivencia para diferentes tipos de cáncer. La base de datos SEER rastrea las tasas de supervivencia relativa a 5 años del cáncer de esófago en los Estados Unidos, en función de hasta qué punto se ha propagado el cáncer. Localizado significa que el cáncer crece solo en el esófago. Supervivencia 48% a 5 años. Regional significa que el cáncer se ha diseminado a los ganglios o tejidos linfáticos cercanos. Supervivencia 28% a 5 años. Distante significa que el cáncer se ha diseminado a órganos o ganglios linfáticos alejados del tumor principal. Supervivencia 2% a 5 años.
Por todo ello es de suma importancia el diagnóstico precoz, el tratamiento adecuado y el seguimiento ajustado a cada paciente.
¿Como prevenirlo?
La enfermedad por reflujo (con o sin hernia de hiato) ERGE puede provocar esófago de Barrett, displasia de las células glandulares y adenocarcinoma de esófago en el 10% de los pacientes que no se tratan adecuadamente.
Alrededor del 60% de los pacientes tendrán un diagnóstico simultáneo de esófago de Barrett y cáncer de esófago, lo que representa una brecha en la detección del esófago de Barrett. La detección en poblaciones de riesgo moderado y alto es clave para la prevención y el diagnóstico temprano.
Desafortunadamente, ninguna herramienta de detección ha demostrado ser rentable y precisa. Además, las pautas para la detección de la Sociedad Estadounidense de Endoscopia Gastrointestinal se limitan a pacientes con ERGE de larga duración y/o síntomas frecuentes de reflujo. La creciente prevalencia del cáncer de esófago probablemente dará lugar a nuevas técnicas y procedimientos de detección. Los dispositivos tragables para la recolección de muestras, la endoscopia transnasal y las pruebas de aliento son algunos de los métodos que se están introduciendo.
Se sospecha que los fármacos que relajan el tono del esfínter esofágico inferior están relacionados con el adenocarcinoma de esófago, pero la mayoría de los resultados no son concluyentes, con la excepción de los agonistas beta, lo que aumenta el riesgo de adenocarcinoma de esófago en pacientes con enfermedad pulmonar obstructiva.
- 20259may
Manometría en el reflujo gastroesofágico
Dr. Juan Carlos Meneu Díaz
El reflujo gastroesofágico (ERGE) es un trastorno digestivo común con una alta prevalencia mundial. A pesar de que el tratamiento inicial suele ser médico, un grupo de pacientes requiere cirugía antirreflujo (SAR), siendo la fundoplicatura laparoscópica la técnica quirúrgica más utilizada. Sin embargo, no todos los pacientes obtienen buenos resultados tras la cirugía, y un subgrupo experimenta síntomas persistentes o complicaciones postoperatorias. Por esta razón, el uso de técnicas diagnósticas avanzadas como la manometría esofágica de alta resolución (HRM, por sus siglas en inglés) ha adquirido un papel central en la evaluación pre y postoperatoria de estos pacientes.

Importancia de la manometría esofágica de alta resolución (HRM)
La HRM permite una caracterización detallada de la función motora esofágica. En el contexto de la SAR, su uso es doble: primero, para descartar trastornos motores esofágicos severos que podrían contraindicar la cirugía o sugerir una técnica quirúrgica modificada; y segundo, para comprender las causas de los síntomas persistentes o nuevos tras la intervención.
El consenso de Padova surge ante la necesidad de establecer directrices claras y prácticas sobre el rol de la HRM en el proceso quirúrgico del ERGE. Un panel de expertos en motilidad esofágica y cirugía gastrointestinal desarrolló 16 afirmaciones clave, basadas en evidencia disponible y consenso profesional.
Evaluación preoperatoria con HRM
1. Confirmación diagnóstica y selección de pacientes: aunque el diagnóstico de ERGE se establece habitualmente mediante pH-metría y endoscopia, la HRM es esencial para confirmar la anatomía esofágica, identificar hernias hiatales, y excluir trastornos motores mayores como la acalasia o la esofagitis eosinofílica. Estos diagnósticos alternativos podrían explicar los síntomas del paciente y alterar el enfoque terapéutico.
2. Valoración de la motilidad esofágica: la HRM identifica trastornos motores esofágicos menores (e.g., peristalsis inefectiva), lo que puede afectar la elección de la técnica quirúrgica. Por ejemplo, se puede optar por una fundoplicatura parcial en lugar de una total para reducir el riesgo de disfagia postoperatoria.
3. Medición de la presión del esfínter esofágico inferior (EEI): la HRM proporciona información sobre la presión de reposo y relajación del EEI. Aunque no se utiliza como único criterio para indicar cirugía, su análisis aporta datos sobre el mecanismo del reflujo.
4. Evaluación de la hernia hiatal: la HRM puede identificar hernias deslizantes mediante la separación de la presión diafragmática y del EEI, incluso en ausencia de evidencia radiológica. Esto ayuda a planificar una corrección anatómica durante la cirugía.
5. Evaluación preoperatoria integral: la HRM debe considerarse parte de una evaluación preoperatoria multidisciplinaria, incluyendo pH-impedanciometría, endoscopia, y cuestionarios de síntomas. Esto mejora la selección de pacientes con mayor probabilidad de éxito quirúrgico.
Evaluación postoperatoria con HRM
6. Síntomas persistentes o nuevos tras la cirugía: la HRM es valiosa para identificar causas funcionales de síntomas como disfagia, dolor torácico o reflujo persistente. Por ejemplo, una fundoplicatura demasiado apretada puede provocar un trastorno de vaciamiento esofágico que simula acalasia.
7. Disfagia postoperatoria: es uno de los efectos adversos más comunes tras la SAR. La HRM puede distinguir entre un trastorno motor subyacente y una obstrucción mecánica (como una fundoplicatura mal posicionada o una hernia recidivante), orientando la necesidad de reintervención.
8. Hipocontracción esofágica: en pacientes con peristalsis débil previa a la cirugía, la HRM postoperatoria puede confirmar si la fundoplicatura está afectando la propulsión esofágica, explicando los síntomas.
9. Reflujo persistente: aunque la HRM no mide directamente el reflujo, puede detectar alteraciones anatómicas que lo facilitan, como una disrupción de la válvula esofagogástrica.
10. Evaluación de resultados quirúrgicos: la HRM puede ser útil para auditar resultados quirúrgicos en estudios clínicos o en el seguimiento de pacientes con resultados ambiguos.
Aplicaciones técnicas y hallazgos típicos
11. Protocolo de HRM: debe seguir estándares definidos, como el protocolo de Chicago, que incluye al menos 10 tragos líquidos en posición supina y maniobras adicionales si es necesario.
12. Clasificación de Chicago v4.0: es el sistema actual para interpretar los resultados de la HRM. Ayuda a categorizar los trastornos motores esofágicos en mayores (p. ej., acalasia) y menores (e.g., peristalsis inefectiva).
13. Presiones elevadas postoperatorias: la HRM puede mostrar una presión de integración relajada (IRP) elevada en el contexto de fundoplicaturas demasiado ajustadas. Este hallazgo debe correlacionarse con los síntomas para valorar una intervención.
14. Impedanciometría esofágica: aunque se realiza por separado, puede combinarse con la HRM para evaluar la eficacia del vaciamiento esofágico, especialmente útil cuando hay síntomas refractarios.
15. Interpretación postoperatoria especializada: la interpretación de la HRM en pacientes operados es compleja y debe ser realizada por expertos en motilidad, debido a alteraciones anatómicas y funcionales inducidas por la cirugía.
16. Investigación futura: se recomienda el desarrollo de estudios prospectivos que correlacionen hallazgos manométricos pre y postoperatorios con los resultados clínicos, para optimizar la selección de pacientes y personalizar el abordaje quirúrgico.
Conclusión
El consenso de Padova destaca la utilidad de la HRM como herramienta diagnóstica clave en la valoración antes y después de la cirugía antirreflujo. Antes de la cirugía, ayuda a descartar enfermedades que contraindiquen la intervención y a planificar la técnica más adecuada. Después de la cirugía, la HRM permite comprender las causas de los síntomas persistentes, guiar la reintervención si es necesaria y analizar la fisiología esofágica alterada. Su uso debe integrarse dentro de un enfoque multidisciplinario para maximizar los resultados clínicos y reducir las complicaciones quirúrgicas.
Bienvenido al blog del Servicio de Cirugía General y del Aparato Digestivo del Complejo Hospitalario Ruber Juan Bravo. Este espacio está creado para aconsejar e informar sobre las enfermedades del aparato digestivo, de la cirugía general, de la cirugía laparoscópica, de la cirugía robótica, de la cirugía de la carcinomatosis, de la cirugia endocrina, de la cirugía metabólica y de la obesidad, de la cirugía de colon y de recto y de la proctología, ademas de la cirugía oncológica, entre otros aspectos. El cáncer del aparato digestivo es una de las principales causa de muerte en todo el mundo. Estamos abiertos a responder a cualquier duda o cuestión. Será un placer intentar resolverla.
 2.026
2.026
 2.025
2.025
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
 2.016
2.016
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.